14/12/2024
La apendicitis aguda (AA) es, sin duda, la urgencia quirúrgica abdominal más prevalente a nivel global. Afecta a un gran número de personas cada año y, aunque el tratamiento estándar ha sido tradicionalmente la apendicectomía, la evolución del conocimiento médico y las técnicas diagnósticas han abierto nuevas vías, incluyendo la posibilidad de manejo no quirúrgico en ciertos casos. Comprender los factores que desencadenan esta condición, cómo se diagnostica y, crucialmente, las diferencias entre sus formas simples y complicadas, es fundamental tanto para pacientes como para profesionales de la salud. En este artículo, exploraremos a fondo estos aspectos, prestando especial atención a la influencia de los fecalitos y al papel indispensable de la imagen médica.
- La Conexión entre Fecalitos y Apendicitis
- Apendicitis Simple vs. Apendicitis Complicada: Una Distinción Crucial
- Fisiopatología de la Apendicitis Aguda
- El Rol Crucial del Diagnóstico por Imagen
- Criterios Diagnósticos de Imagen en Apendicitis Aguda
- Presentaciones Atípicas de la Apendicitis Aguda
- Patologías que Simulan Apendicitis
- Apendicitis Complicada: Signos y Manifestaciones
- Preguntas Frecuentes sobre la Apendicitis
- Conclusión
La Conexión entre Fecalitos y Apendicitis
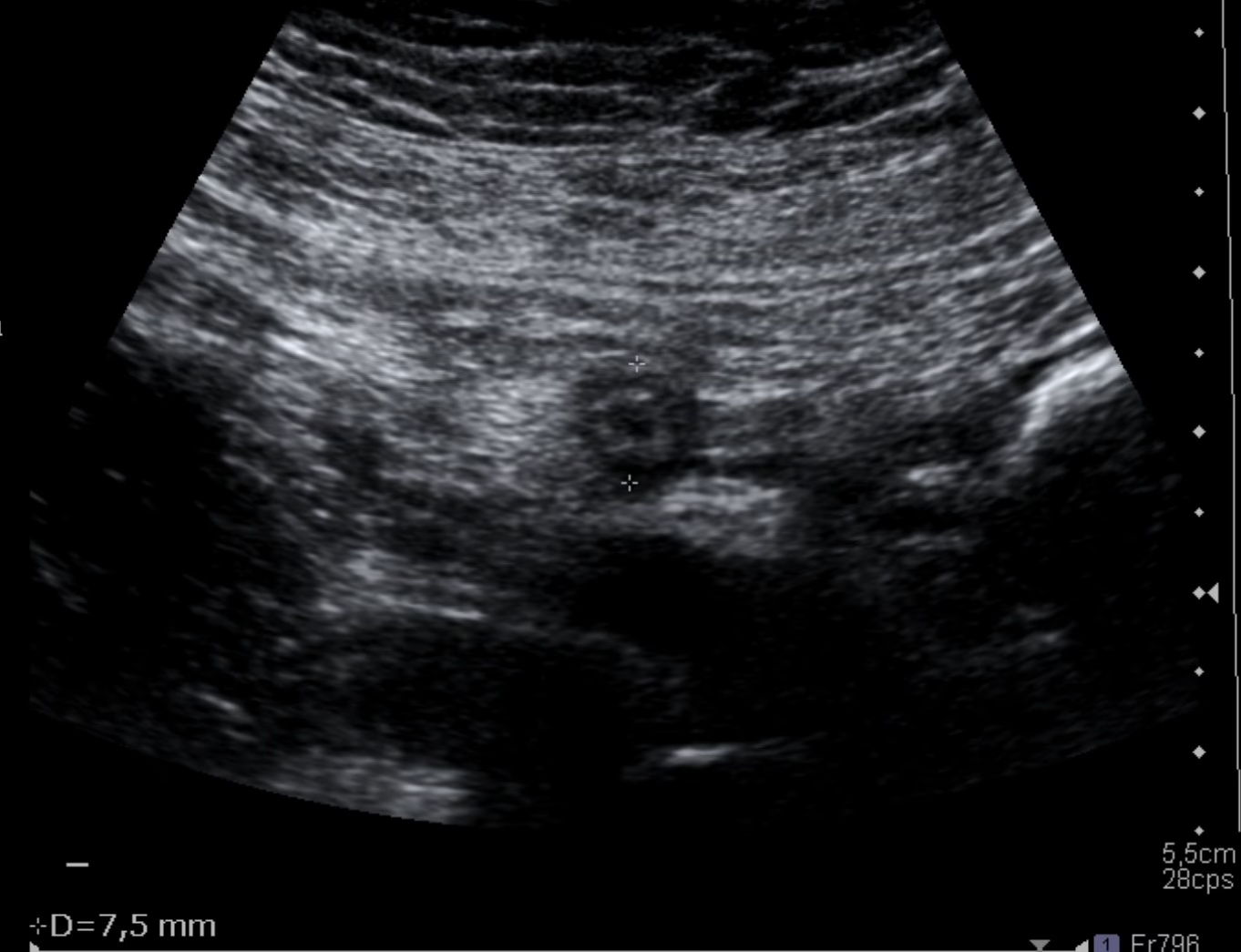
Una de las preguntas más frecuentes al abordar la apendicitis es sobre su origen. Clásicamente, la obstrucción de la luz apendicular ha sido señalada como el principal desencadenante de la apendicitis aguda. Aquí es donde entran en juego los fecalitos, pequeñas concreciones de material fecal que pueden bloquear el apéndice. Es interesante notar que en países desarrollados, donde las dietas suelen ser pobres en fibra, se ha observado una relación epidemiológica directa entre la apendicitis y la presencia de estos fecalitos.
Cuando la luz del apéndice se obstruye, ya sea por un fecalito o por hiperplasia linfoide (común en jóvenes), el apéndice sigue secretando moco. Esta acumulación de moco provoca una dilatación y un aumento de la presión endoluminal. Si esta presión supera la presión capilar de la pared apendicular, se produce isquemia y, eventualmente, necrosis mural. Paralelamente, las bacterias que residen naturalmente en el apéndice proliferan, y la alteración de la barrera mucosa permite que la infección se extienda a través de la pared, llegando finalmente al área periapendicular. Aunque los apendicolitos por sí solos no son sinónimo de apendicitis (se encuentran en el 4% de asintomáticos), su presencia en pacientes con AA es significativa (40%) y se asocia a una mayor tasa de complicaciones. De hecho, un apendicolito dentro de una colección es casi patognomónico de un absceso apendicular.
Apendicitis Simple vs. Apendicitis Complicada: Una Distinción Crucial
La apendicitis aguda no es una condición uniforme; puede presentarse de forma simple o evolucionar a una forma complicada. Esta distinción es vital, ya que influye directamente en el abordaje terapéutico. Los ensayos clínicos recientes han demostrado que la apendicitis no complicada puede tratarse exitosamente solo con antibióticos en hasta el 60% de los pacientes, evitando así la cirugía. Sin embargo, la apendicitis complicada, que incluye condiciones como el flemón, el absceso, la gangrena, la perforación o la peritonitis difusa, requiere un manejo más agresivo y a menudo quirúrgico.
Es posible que la apendicitis simple y la complicada sean procesos patológicos distintos, con causas y comportamientos diferentes. La clave para discriminarlas radica en el diagnóstico por imagen, que se ha convertido en una herramienta fundamental para guiar las decisiones clínicas. Identificar si una apendicitis es complicada es crucial porque:
- El tratamiento médico con antibióticos es una opción para las no complicadas.
- Las complicaciones graves pueden requerir una laparotomía abierta en lugar de la cirugía laparoscópica mínimamente invasiva.
- Los abscesos pueden necesitar un drenaje percutáneo previo a cualquier intervención quirúrgica.
Fisiopatología de la Apendicitis Aguda
La comprensión de cómo se desarrolla la apendicitis aguda es esencial. Más allá de la obstrucción mecánica, teorías recientes sugieren que factores genéticos, ambientales e infecciosos también juegan un papel. El microbioma apendicular tiene una función inmunológica importante, y su alteración puede contribuir al proceso inflamatorio. Como se mencionó, la obstrucción conduce a la acumulación de moco, elevando la presión intraluminal. Esta presión compromete el flujo sanguíneo (isquemia), lo que lleva a la necrosis de la pared apendicular. Al mismo tiempo, las bacterias proliferan en el ambiente estancado, y si la barrera mucosa se debilita, se produce una infección transmural y periapendicular. Este proceso escalonado es lo que finalmente se manifiesta como la apendicitis aguda.
El Rol Crucial del Diagnóstico por Imagen
El diagnóstico de la apendicitis aguda se basa en una combinación de historia clínica, examen físico, pruebas de laboratorio y, fundamentalmente, pruebas de imagen. En las últimas décadas, el uso de la imagen ha crecido exponencialmente, reduciendo significativamente la tasa de apendicectomías negativas y los costes hospitalarios.
Ecografía (US)
La ecografía con compresión gradual es a menudo la técnica de imagen inicial de elección, especialmente en niños y embarazadas, debido a la ausencia de radiación, su accesibilidad y su alta resolución. Su sensibilidad y especificidad son buenas (86% y 81% respectivamente), aunque ligeramente inferiores a la TC. La ecografía es operador-dependiente, lo que puede influir en su precisión. Si la ecografía no es concluyente, se puede optar por una TC, una resonancia magnética (RM) o incluso repetir la ecografía.
Tomografía Computarizada (TC)
La Tomografía Computarizada es una herramienta excepcional para el diagnóstico de la apendicitis típica, atípica y complicada en adultos, por su alta sensibilidad (91%) y especificidad (90%). A pesar de su eficacia, la exposición a la radiación ionizante es una preocupación, aunque estudios recientes sugieren que la dosis de radiación puede reducirse significativamente sin afectar los resultados clínicos. Por ello, la WSES recomienda primero la ecografía en pacientes jóvenes y recurrir a la TC solo si la ecografía es negativa o no concluyente. La TC de energía dual incluso mejora la diferenciación entre apendicitis simple y gangrenosa.
Resonancia Magnética (RM)
Aunque su tiempo de exploración es más largo y su accesibilidad menor para urgencias, la RM es recomendada en niños y embarazadas para evitar la radiación, especialmente después de una ecografía no concluyente. Su precisión diagnóstica es similar a la de la TC.
Criterios Diagnósticos de Imagen en Apendicitis Aguda
El apéndice normal es una estructura tubular con un diámetro transverso máximo inferior a 6mm y una pared menor de 3mm. La apendicitis se diagnostica por una serie de hallazgos radiológicos:
| Criterio Diagnóstico | Ecografía | Tomografía Computarizada (TC) | Resonancia Magnética (RM) |
|---|---|---|---|
| Aumento de diámetro apendicular | ≥ 7 mm con compresión gradual; no comprimible ≥ 10 mm sin compresión | ≥ 10 mm sin compresión; 7-10 mm dudoso | ≥ 10 mm sin compresión; 7-10 mm dudoso |
| Engrosamiento y estratificación de la pared | Pérdida de la estratificación mural; submucosa > 3 mm | Realce de la pared con CIV; mejor en TC dual | Hiperintensidad de señal en T2; restricción en la difusión |
| Inflamación y vascularización de la pared | Aumento de la señal Doppler (hiperemia); ausente en gangrenosas | Realce de la pared con CIV; mejor en TC dual | Hiperintensidad de señal en T2; restricción en la difusión |
| Inflamación de la grasa periapendicular | Grasa hiperecogénica | Aumento de atenuación; engrosamiento de planos fasciales | Hiperintensidad de señal T2 (supresión grasa) |
| Contenido apendicular | Gas: indica permeabilidad (normal); asociado a AA, probable gangrenosa. Apendicolito: apoya el diagnóstico, asocia más complicaciones. | Gas: indica permeabilidad (normal); asociado a AA, probable gangrenosa. Apendicolito: apoya el diagnóstico, asocia más complicaciones. | Gas: indica permeabilidad (normal); asociado a AA, probable gangrenosa. Apendicolito: apoya el diagnóstico, asocia más complicaciones. |
| Engrosamiento del ciego | Puede ser difuso o focal (más específico si coincide con salida del apéndice) | Puede ser difuso o focal (más específico si coincide con salida del apéndice) | Puede ser difuso o focal (más específico si coincide con salida del apéndice) |
| Adenopatías | En región ileocecal y < 1 cm; si mayores o centro necrótico, pensar en otras enfermedades | En región ileocecal y < 1 cm; si mayores o centro necrótico, pensar en otras enfermedades | En región ileocecal y < 1 cm; si mayores o centro necrótico, pensar en otras enfermedades |
El aumento del diámetro apendicular es un criterio importante, pero no debe considerarse de forma aislada, ya que el gas o los impactos fecales pueden aumentarlo sin apendicitis. La medición del grosor de la pared (> 3mm) es otro signo clave, y en ecografía, la valoración de las capas apendiculares es muy útil: la pérdida de la estructura de las capas, especialmente la discontinuidad de la submucosa, indica inflamación transmural y posible apendicitis complicada.

La inflamación de la grasa periapendicular se considera el mejor criterio diagnóstico de apendicitis aguda. Se observa como un aumento de la ecogenicidad en ecografía, aumento de la atenuación en TC, e hiperintensidad de señal en T2 en RM.
Presentaciones Atípicas de la Apendicitis Aguda
El apéndice es un órgano con una gran variabilidad anatómica, lo que puede complicar su diagnóstico. Sus ubicaciones atípicas incluyen retrocecal ascendente (la más común), pélvica, subhepática, dentro de hernias (Amyand o Garengeot) o incluso en el cuadrante inferior izquierdo en casos de malrotación intestinal. La clave para su localización en imagen es identificar el complejo íleon/válvula ileocecal, ya que la salida del apéndice es constante.
Otras presentaciones atípicas incluyen:
- Apendicitis de la punta: Cuando la inflamación se limita solo a la punta del apéndice, siendo la base y el cuerpo normales. Requiere una exploración completa del apéndice.
- Duplicación apendicular: Una anomalía congénita rara donde existen dos apéndices. Se recomienda la apendicectomía de ambos si uno está inflamado.
- Apendicitis del muñón: Inflamación del tejido apendicular remanente tras una apendicectomía incompleta. Es más frecuente en muñones mayores de 5mm y puede retrasar el diagnóstico debido al antecedente quirúrgico.
Patologías que Simulan Apendicitis
Es crucial diferenciar la apendicitis de otras condiciones que pueden presentar síntomas similares o hallazgos radiológicos parecidos:
- Aumento de calibre del apéndice sin apendicitis: El gas o el contenido fecal pueden dilatar el apéndice sin inflamación.
- Mucocele apendicular: Distensión del apéndice por moco debido a una obstrucción crónica o neoplasia subyacente. Generalmente asintomático y sin afectación de la grasa periapendicular.
- Hiperplasia linfoide: Frecuente en niños y adolescentes, puede causar un leve aumento del diámetro y no compresibilidad, pero sin desestructuración de las capas apendiculares.
- Diverticulitis apendicular: Inflamación o perforación de divertículos en el apéndice, más común en mayores de 30 años y con mayor riesgo de perforación que la AA.
- Endometriosis apendicular: Afecta al 0,4-1% de las mujeres, con dolor pélvico cíclico. Se ve como un engrosamiento nodular hipoecoico del apéndice.
- Tumores apendiculares: Raros, aproximadamente el 0,5-1% de las piezas de apendicectomía. El carcinoide es el más común. Las neoplasias mucinosas pueden manifestarse como mucocele, especialmente si el diámetro es mayor de 15mm.
- Apendicitis reactiva: Inflamación del apéndice secundaria a otros procesos inflamatorios abdominales cercanos (ej. enfermedad de Crohn, enfermedad inflamatoria pélvica, peritonitis). No requiere apendicectomía, ya que la causa no se origina en el apéndice.
Apendicitis Complicada: Signos y Manifestaciones
Describir si la apendicitis es complicada en el informe radiológico es de suma importancia. Además de los signos generales de AA, existen hallazgos específicos que indican una complicación:
Signos de Apendicitis Complicada en Imagen:
- Flemón: Una masa inflamatoria de tejidos blandos que rodea el apéndice.
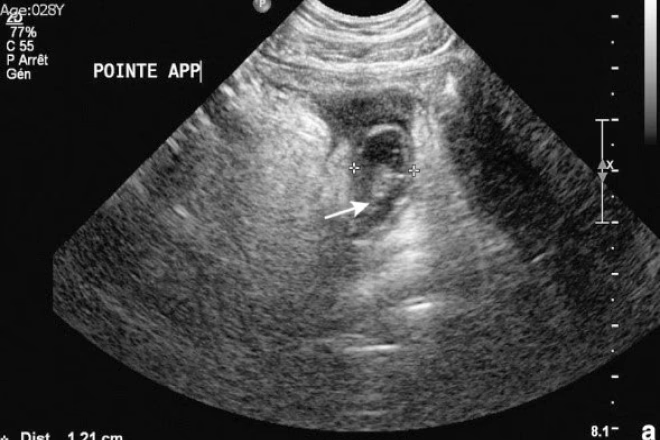
- Absceso: Una colección con una pared periférica realzada en TC o un anillo hiperémico con Doppler en ecografía. Es el signo más específico de perforación. La presencia de un apendicolito dentro del absceso es casi patognomónica.
- Defectos de realce de la pared: Indicativo de isquemia o necrosis, con una precisión diagnóstica del 96%.
- Aire extraluminal: Burbujas de gas fuera del apéndice, un signo muy específico (98%) pero poco sensible.
- Apendicolito extraluminal: Un apendicolito fuera de la luz apendicular, muy específico (100%) pero también poco sensible.
Manifestaciones Clínicas de Apendicitis Complicada:
- Apendicitis gangrenosa: La presencia de gas asociado a otros signos de AA es un marcador importante.
- Pileflebitis: Infección ascendente a través del drenaje venoso portomesentérico, que puede llevar a trombosis venosa y abscesos hepáticos.
- Fístulas: Una complicación rara de la AA perforada, pudiendo afectar intestino, vejiga, vagina o pared abdominal.
- Peritonitis difusa: Ocurre cuando no hay adherencias locales que contengan la infección tras la perforación. Más frecuente en niños.
- Otras complicaciones: Uropatía obstructiva u obstrucción intestinal secundaria a la afectación de estructuras adyacentes.
Es importante destacar que la presencia de apendicolitos o un apéndice dilatado mayor de 13mm son signos que predicen un posible fracaso del tratamiento antibiótico en casos no complicados, lo que refuerza la necesidad de una evaluación precisa.
Preguntas Frecuentes sobre la Apendicitis
¿Un fecalito siempre causa apendicitis?
No. Aunque los fecalitos son un factor de riesgo importante y a menudo se asocian con la apendicitis, su sola presencia no significa que la enfermedad se desarrollará. Se han encontrado fecalitos en personas asintomáticas. Sin embargo, cuando están presentes en un apéndice inflamado, aumentan el riesgo de complicaciones.
¿Se puede tratar la apendicitis sin cirugía?
Sí, en algunos casos. La apendicitis no complicada, es decir, sin signos de perforación, absceso o gangrena, puede ser tratada con éxito mediante antibióticos en un porcentaje significativo de pacientes. La clave es un diagnóstico preciso por imagen para diferenciarla de las formas complicadas.
¿Cuál es la mejor técnica de imagen para diagnosticar la apendicitis?
Depende del paciente. En niños y embarazadas, la ecografía es la primera opción debido a la ausencia de radiación, seguida de la resonancia magnética si la ecografía no es concluyente. En adultos, la tomografía computarizada (TC) es muy precisa, pero se recomienda iniciar con ecografía y recurrir a la TC solo si es necesario, para minimizar la exposición a la radiación.
¿Qué significa que una apendicitis es 'complicada'?
Una apendicitis se considera complicada cuando hay signos de progresión más allá de la inflamación simple, como la formación de un flemón (masa inflamatoria), un absceso (acumulación de pus), gangrena (muerte del tejido), perforación del apéndice o peritonitis difusa (inflamación generalizada del peritoneo). Estas condiciones suelen requerir un manejo más intensivo, a menudo quirúrgico.
¿Por qué es tan importante la inflamación de la grasa alrededor del apéndice?
La inflamación de la grasa periapendicular (la grasa que rodea el apéndice) es considerada por muchos como el mejor criterio diagnóstico de apendicitis aguda en las pruebas de imagen. Su presencia indica una respuesta inflamatoria significativa y ayuda a diferenciar la apendicitis de otras condiciones que pueden causar un aumento del tamaño del apéndice sin una inflamación real.
Conclusión
La imagen diagnóstica ha revolucionado el manejo de la apendicitis aguda, permitiendo un diagnóstico más preciso y una reducción de las apendicectomías innecesarias. El radiólogo juega un papel fundamental no solo en la identificación de la apendicitis, sino también en la distinción entre sus formas simples y complicadas, así como en el reconocimiento de presentaciones atípicas y patologías imitadoras. Este conocimiento es esencial para guiar las decisiones terapéuticas, desde el manejo conservador con antibióticos hasta la necesidad de intervenciones quirúrgicas o drenajes, adaptándose al cambio de paradigma en el tratamiento de esta común urgencia abdominal.
Si quieres conocer otros artículos parecidos a Apendicitis: Diagnóstico, Complicaciones y Fecalitos puedes visitar la categoría Librerías.