26/09/2024
El sistema reproductivo femenino es una maravilla de la naturaleza, un entramado complejo de órganos y procesos que, a diferencia de su contraparte masculina, no solo produce gametos y hormonas, sino que también asume la monumental tarea de albergar, nutrir y dar a luz a una nueva vida. Esta intrincada maquinaria biológica está finamente sintonizada por una orquesta de hormonas, cuyos niveles fluctuantes dictan cada fase del ciclo reproductivo. Comprender la correlación entre estos niveles hormonales y sus efectos es fundamental para desentrañar los misterios de la fertilidad, la salud femenina y los cambios que acompañan a una mujer a lo largo de su vida, desde la pubertad hasta la menopausia.
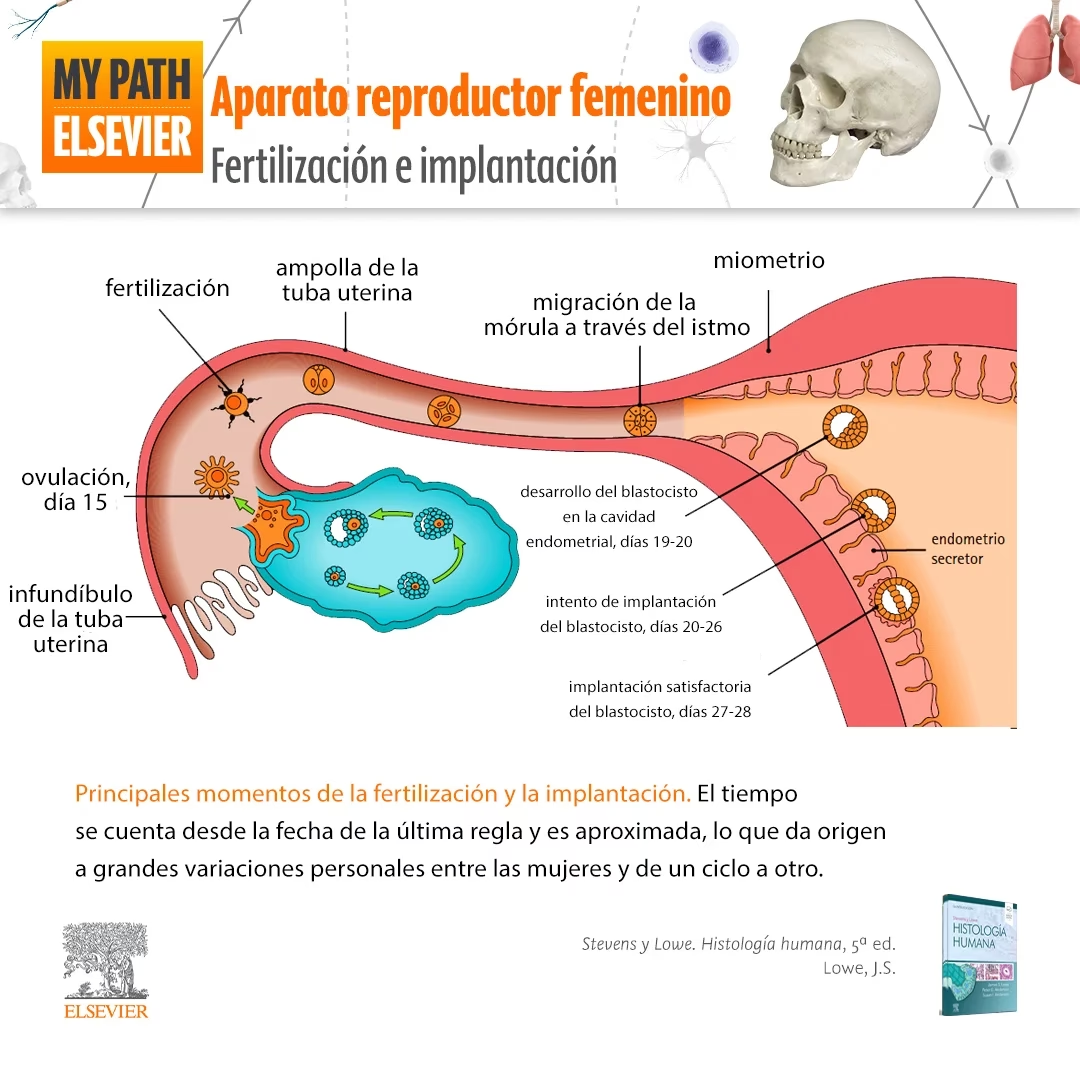
- Las Bases: Anatomía y Gametogénesis Femenina
- El Corazón del Ciclo: La Intrincada Danza Hormonal Ovárica
- Sincronizando el Útero: El Ciclo Menstrual
- Más Allá de la Reproducción: Influencia Hormonal en Otras Estructuras
- Controlando el Ritmo: Anticonceptivos Hormonales y su Mecanismo
- El Final de una Era: Hormonas y la Menopausia
- Preguntas Frecuentes sobre la Regulación Hormonal Femenina
- ¿Qué es el 'pico de LH' y por qué es tan importante para la fertilidad?
- ¿Cómo influyen las hormonas estrógeno y progesterona en el revestimiento uterino a lo largo del ciclo?
- ¿Por qué disminuye la fertilidad con la edad en las mujeres?
- ¿Cómo funcionan los anticonceptivos hormonales para prevenir el embarazo?
- ¿Qué hormonas son clave en la menopausia y por qué sus cambios provocan síntomas?
Las Bases: Anatomía y Gametogénesis Femenina
Para apreciar la sinfonía hormonal, primero debemos conocer los instrumentos. El sistema reproductivo femenino se localiza principalmente dentro de la cavidad pélvica. Sus componentes externos, conocidos colectivamente como la vulva, incluyen el mons pubis, los labios mayores y menores, el clítoris y las glándulas de Bartolino. Internamente, la vagina es un canal muscular que sirve como entrada al tracto reproductivo y salida durante la menstruación y el parto, manteniendo un pH ácido gracias a su flora bacteriana protectora.
Los órganos reproductores internos clave son los ovarios, las trompas uterinas y el útero. Los ovarios, las gónadas femeninas, son los responsables de producir los gametos femeninos, u ovocitos, en un proceso llamado oogénesis. Este proceso comienza incluso antes del nacimiento, con la formación de ovocitos primarios que se detienen en la meiosis I hasta la pubertad. A diferencia de la espermatogénesis masculina, la oogénesis produce un único ovocito viable por cada ciclo, con la expulsión de cuerpos polares que se degradan.
Dentro de los ovarios, los ovocitos están alojados en estructuras de soporte llamadas folículos. La foliculogénesis es el proceso de crecimiento y desarrollo de estos folículos, que pasan por etapas primordiales, primarias, secundarias y terciarias. Solo un pequeño porcentaje de folículos madura completamente, mientras que la gran mayoría sufre atresia (muerte celular). Es en este escenario donde las hormonas comienzan a ejercer su influencia más profunda.
El Corazón del Ciclo: La Intrincada Danza Hormonal Ovárica
La regulación del ciclo ovárico es un testimonio de la precisión del cuerpo. Involucra un eje complejo: el hipotálamo, la glándula pituitaria anterior y los ovarios, que se comunican a través de un sistema de retroalimentación.
La Fase Folicular: Crecimiento y Preparación
Todo comienza en el hipotálamo, que libera la hormona liberadora de gonadotropina (GnRH). La GnRH, a su vez, estimula la glándula pituitaria anterior para que secrete dos gonadotropinas cruciales: la hormona folículo-estimulante (FSH) y la hormona luteinizante (LH). Al inicio del ciclo, durante la fase folicular, la FSH es la protagonista. Su función principal es estimular el crecimiento y desarrollo de una cohorte de folículos terciarios en los ovarios.
A medida que estos folículos crecen, las células de la granulosa y de la teca que los rodean comienzan a producir y secretar estrógeno, principalmente estradiol. Inicialmente, a medida que los niveles de estrógeno aumentan, ejercen una retroalimentación negativa sobre el hipotálamo y la pituitaria, lo que reduce la producción de GnRH, FSH y LH. Esta disminución en la FSH es crítica: los folículos más pequeños y menos desarrollados no pueden sobrevivir sin altos niveles de FSH y, por lo tanto, sufren atresia. Solo el folículo más grande y con más receptores de FSH, el folículo dominante, logra sobrevivir y continúa su crecimiento.
La Oleada de LH y el Momento de la Ovulación
El folículo dominante es un productor prolífico de estrógeno. A medida que su tamaño aumenta, los niveles de estrógeno en el plasma sanguíneo alcanzan concentraciones extremadamente altas. En este punto crítico del ciclo, el sistema de retroalimentación cambia de negativo a positivo. En lugar de suprimir la liberación de gonadotropinas, estos niveles elevados de estrógeno desencadenan una liberación masiva de LH y FSH por parte de la pituitaria anterior. Esta explosión de LH es conocida como la oleada de LH y es el evento que, en última instancia, desencadena la ovulación.
La oleada de LH induce una serie de cambios dramáticos en el folículo dominante: estimula al ovocito primario a reanudar la meiosis y convertirse en un ovocito secundario (con la formación del primer cuerpo polar), y activa enzimas proteasas que debilitan la pared del ovario en la superficie del folículo. Combinado con la presión del líquido folicular acumulado, esto culmina en la expulsión del ovocito secundario, rodeado por sus células de la granulosa, hacia la cavidad peritoneal. Este es el momento de la ovulación.
La Fase Lútea: Progesterona y Preparación para el Embarazo
Después de la ovulación, las células de la granulosa y la teca que quedan en el folículo colapsado sufren un proceso de luteinización, estimulado por la LH. Se transforman en una nueva estructura endocrina: el cuerpo lúteo. Este 'cuerpo amarillento' cambia su producción hormonal, pasando de estrógeno a grandes cantidades de progesterona, aunque también continúa secretando algo de estrógeno. La progesterona es la hormona clave de la fase lútea; su función principal es preparar el útero para una posible implantación y mantener un embarazo temprano.
La progesterona ejerce una potente retroalimentación negativa sobre el hipotálamo y la pituitaria, manteniendo bajos los niveles de GnRH, FSH y LH. Esto asegura que no se desarrollen nuevos folículos dominantes mientras el cuerpo lúteo está activo. Si no ocurre un embarazo y no hay señales para prolongar su vida, el cuerpo lúteo se degrada después de unos 10 a 12 días, transformándose en un 'cuerpo blanquecino' no funcional llamado corpus albicans. La caída resultante en los niveles de progesterona y estrógeno marca el final de la fase lútea y el inicio de un nuevo ciclo.
Sincronizando el Útero: El Ciclo Menstrual
Mientras el ciclo ovárico se centra en los cambios en el ovario, el ciclo menstrual describe los cambios en el revestimiento del útero (el endometrio), que responden directamente a las fluctuaciones hormonales ováricas. El ciclo menstrual se divide en tres fases:
Fase Menstrual (Días 1-5 aproximadamente)
Esta fase coincide con los primeros días de la fase folicular del ciclo ovárico. Se caracteriza por la menstruación, el desprendimiento del estrato funcional del endometrio. Esto ocurre debido a la caída de los niveles de progesterona (y estrógeno) al final de la fase lútea anterior, cuando el cuerpo lúteo se degenera. La falta de progesterona provoca la constricción de las arterias espirales que irrigan el endometrio, llevando a la muerte del tejido y su posterior eliminación.
Fase Proliferativa (Días 6-14 aproximadamente)
Una vez que cesa el sangrado, el endometrio comienza a reconstruirse. Esta fase está impulsada por el aumento de los niveles de estrógeno secretado por los folículos en crecimiento en el ovario durante la fase folicular. El estrógeno estimula la proliferación celular en el estrato funcional del endometrio, haciéndolo más grueso y vascularizado en preparación para una posible implantación. Esta fase culmina justo antes de la ovulación.
Fase Secretora (Días 15-28 aproximadamente)
Esta fase se superpone completamente con la fase lútea del ciclo ovárico y está dominada por la progesterona secretada por el cuerpo lúteo. La progesterona induce cambios adicionales en el endometrio, haciéndolo receptivo para un óvulo fertilizado. Las glándulas endometriales secretan un líquido rico en glucógeno, y las arterias espirales se desarrollan aún más, creando un ambiente nutritivo y de soporte. Si no hay embarazo, la caída de progesterona al final de esta fase provocará el inicio de la siguiente fase menstrual.
| Fase del Ciclo Ovárico | Fase del Ciclo Menstrual | Hormonas Dominantes | Eventos Clave |
|---|---|---|---|
| Folicular Temprana | Menstrual | Bajos: Estrógeno, Progesterona Altos: FSH, LH (iniciando aumento) | Desprendimiento endometrial, desarrollo folicular inicial |
| Folicular Tardía | Proliferativa | Aumento de Estrógeno Disminución de FSH Aumento de LH (pico pre-ovulatorio) | Crecimiento del folículo dominante, reconstrucción endometrial, oleada de LH |
| Ovulación | Fin de Proliferativa | Pico de LH, Estrógeno alto | Liberación del ovocito |
| Lútea | Secretora | Altos: Progesterona, Estrógeno (moderado) Bajos: FSH, LH | Formación del cuerpo lúteo, preparación endometrial para implantación |
Más Allá de la Reproducción: Influencia Hormonal en Otras Estructuras
Las hormonas femeninas no se limitan a los ovarios y el útero; ejercen una amplia influencia en todo el sistema reproductivo y más allá.

Las trompas uterinas, por ejemplo, son conductos cruciales para el transporte del ovocito. Las altas concentraciones de estrógeno alrededor de la ovulación inducen contracciones del músculo liso en las trompas y aumentan la actividad de los cilios que recubren su interior. Estos movimientos coordinados son vitales para barrer el ovocito desde el ovario hacia el interior de la trompa y, una vez allí, transportarlo lentamente hacia el útero. Es en la ampolla de la trompa uterina donde, típicamente, ocurre la fertilización. Si los cilios estuvieran paralizados, el ovocito no podría ser transportado eficazmente, lo que podría llevar a infertilidad o a un embarazo ectópico.
La vagina también responde a los cambios hormonales. Los altos niveles de estrógeno que preceden a la ovulación disminuyen ligeramente la acidez vaginal, creando un ambiente más hospitalario para la supervivencia y el movimiento de los espermatozoides. Además, las glándulas del cuello uterino, bajo la influencia de estrógenos, producen un moco más delgado y elástico que facilita el paso de los espermatozoides.
Finalmente, las mamas, aunque no directamente involucradas en la reproducción, son órganos accesorios fundamentales para la lactancia. Su desarrollo y función están profundamente ligados a las hormonas. El estrógeno es crucial para el desarrollo de los conductos mamarios, mientras que la progesterona estimula el crecimiento de los alvéolos secretores de leche. Durante el ciclo menstrual, las fluctuaciones de estas hormonas pueden causar sensibilidad e hinchazón mamaria. Durante el embarazo, el aumento sostenido de estrógeno y progesterona, junto con otras hormonas, prepara las mamas para la producción de leche.
Controlando el Ritmo: Anticonceptivos Hormonales y su Mecanismo
Los anticonceptivos hormonales, como las píldoras anticonceptivas, son un ejemplo claro de cómo el conocimiento de la regulación hormonal puede aplicarse en la práctica médica. Estos medicamentos funcionan aprovechando el sistema de retroalimentación negativa natural del cuerpo. Al proporcionar niveles constantes de estrógeno y progesterona sintéticos, simulan el estado hormonal de la fase lútea o del embarazo temprano.
Estos niveles hormonales constantes retroalimentan negativamente el hipotálamo y la pituitaria, suprimiendo la liberación de GnRH, y, consecuentemente, de FSH y LH. Sin niveles adecuados de FSH, los folículos no pueden madurar y desarrollarse. Más importante aún, sin el pico de LH, la ovulación no ocurre. Aunque los anticonceptivos hormonales pueden inducir un cierto engrosamiento del revestimiento endometrial, este es generalmente menor que en un ciclo natural, lo que lo hace menos receptivo a la implantación en caso de que ocurra una ovulación de escape.
El Final de una Era: Hormonas y la Menopausia
La fertilidad femenina alcanza su punto máximo en los veinte años y disminuye gradualmente hasta los 35, acelerando su declive hasta el cese completo de la función reproductiva, conocido como menopausia. La menopausia se define como la ausencia de menstruación durante un año completo y generalmente ocurre entre los 50 y 52 años.
La causa subyacente de la menopausia es el agotamiento de los folículos ováricos viables. A medida que una mujer se acerca a la menopausia (perimenopausia), el número de folículos disminuye drásticamente. Esto tiene un impacto directo en la producción hormonal. Inicialmente, puede haber una disminución en la producción de inhibina, una hormona que normalmente suprime la FSH, lo que lleva a un aumento de los niveles de FSH. Sin embargo, a medida que los folículos se agotan por completo, la producción de estrógeno y progesterona por parte de los ovarios disminuye drásticamente. Es esta marcada reducción en los niveles de estrógeno la principal responsable de los síntomas menopáusicos.
La falta de estrógeno puede provocar sofocos, sudores nocturnos, sequedad vaginal, cambios de humor, problemas de concentración y alteraciones en la densidad ósea, aumentando el riesgo de osteoporosis. Además, el estrógeno se ha asociado con la protección cardiovascular en las mujeres, por lo que su disminución después de la menopausia puede contribuir a un aumento en el riesgo de enfermedades cardíacas. La terapia hormonal (TH), que utiliza estrógenos y progestinas sintéticas, puede aliviar algunos de estos síntomas, aunque su uso y duración son objeto de un debate continuo debido a posibles riesgos.
Preguntas Frecuentes sobre la Regulación Hormonal Femenina
¿Qué es el 'pico de LH' y por qué es tan importante para la fertilidad?
El pico de LH es un aumento abrupto y significativo en los niveles de hormona luteinizante que ocurre aproximadamente 24-36 horas antes de la ovulación. Es crucial porque esta oleada de LH desencadena la reanudación de la meiosis en el ovocito primario (convirtiéndolo en ovocito secundario) y, lo más importante, provoca la ruptura del folículo dominante y la liberación del ovocito maduro del ovario. Sin este pico de LH, la ovulación no ocurriría, imposibilitando la concepción natural.
¿Cómo influyen las hormonas estrógeno y progesterona en el revestimiento uterino a lo largo del ciclo?
El estrógeno, producido principalmente por los folículos ováricos en crecimiento durante la fase folicular, es responsable de la reconstrucción y engrosamiento del estrato funcional del endometrio (la capa interna del útero) después de la menstruación. Estimula la proliferación celular y el desarrollo de vasos sanguíneos. La progesterona, secretada por el cuerpo lúteo después de la ovulación, es la hormona clave de la fase secretora. Su función es preparar aún más el endometrio para la implantación, haciendo que las glándulas secreten un líquido rico en nutrientes (glucógeno) y aumentando la vascularización, creando un ambiente óptimo para un óvulo fertilizado. Si no hay fertilización, la caída de ambas hormonas provoca el desprendimiento de este revestimiento.
¿Por qué disminuye la fertilidad con la edad en las mujeres?
La disminución de la fertilidad femenina con la edad se debe principalmente al envejecimiento de los ovarios y al agotamiento de la reserva de folículos. Las mujeres nacen con un número finito de ovocitos primarios. A lo largo de la vida, estos ovocitos disminuyen en cantidad debido a la atresia (muerte folicular) y también experimentan un deterioro en la calidad genética. Con menos folículos disponibles, y aquellos que quedan siendo de menor calidad, la respuesta hormonal se vuelve menos eficiente, lo que resulta en ciclos anovulatorios más frecuentes y una menor probabilidad de concepción exitosa a medida que la mujer envejece, culminando en la menopausia.
¿Cómo funcionan los anticonceptivos hormonales para prevenir el embarazo?
Los anticonceptivos hormonales, como las píldoras, parches o inyecciones, contienen versiones sintéticas de estrógeno y progesterona (progestinas). Al mantener un nivel constante de estas hormonas en el cuerpo, engañan al sistema reproductivo para que crea que ya ha ocurrido la ovulación o que hay un embarazo. Esto activa un bucle de retroalimentación negativa que suprime la liberación de FSH y LH del cerebro. Sin suficiente FSH, los folículos no maduran, y sin el pico de LH, no hay ovulación. Adicionalmente, las progestinas pueden espesar el moco cervical para dificultar el paso de los espermatozoides y adelgazar el revestimiento endometrial para dificultar la implantación.
¿Qué hormonas son clave en la menopausia y por qué sus cambios provocan síntomas?
Las hormonas clave en la menopausia son el estrógeno y la progesterona, cuyos niveles disminuyen drásticamente debido al agotamiento de los folículos ováricos. La falta de estrógeno es la principal responsable de la mayoría de los síntomas. El estrógeno tiene un papel crucial en la regulación de la temperatura corporal (sofocos), el mantenimiento de la lubricación vaginal (sequedad vaginal), la densidad ósea (osteoporosis) y la salud cardiovascular. La disminución de la progesterona también contribuye a la irregularidad del ciclo durante la perimenopausia. Aunque la FSH y la LH aumentan inicialmente debido a la falta de retroalimentación negativa, no logran estimular los ovarios, ya sin folículos, para producir hormonas.
Si quieres conocer otros artículos parecidos a La Orquesta Hormonal: Clave del Sistema Reproductivo Femenino puedes visitar la categoría Librerías.

